
Quand on pense aux rhumatismes, on ne pense pas immédiatement aux poumons. Mais ceux-ci peuvent également être touchés par une maladie rhumatismale inflammatoire. Lisez à ce sujet nos dix questions et réponses sur les pneumopathies interstitielles (MPI, maladie pulmonaire interstitielle).
Le poumon est un organe hautement irrigué avec une forte proportion de tissu conjonctif. Si le fait qu’il puisse être affecté par la polyarthrite rhumatoïde (PR) n’est pas nouveau, le fait que son tissu conjonctif constitue un point de départ possible de la PR l’est en revanche. C’est ce que suggèrent de nouvelles découvertes qui remettent en cause la vision traditionnelle de l’atteinte pulmonaire ultérieure dans la PR.
Dans le même temps, des médicaments destinés à lutter contre les maladies du tissu conjonctif pulmonaire arrivent sur le marché. Des raisons suffisantes pour s’intéresser aux pneumopathies dites interstitielles. Celles-ci font partie des maladies concomitantes (comorbidités) de la polyarthrite rhumatoïde, mais aussi de la sclérose systémique et d’autres collagénoses.
1. La maladie pulmonaire interstitielle (MPI): de quoi s’agit-il?
De nombreux syndromes cliniques relèvent des pneumopathies interstitielles. Celles-ci ont en commun d’entraîner un remodelage fibreux du tissu conjonctif de soutien des poumons, appelé interstitium. Celui-ci est riche en collagène et en élastine (deux types de fibres), en fibroblastes (cellules mobiles qui forment des fibres) et en vaisseaux sanguins très fins, les capillaires. Le remodelage fibreux est l’œuvre de fibroblastes trop «zélés». Ceux-ci produisent trop de fibres de collagène, qui épaississent, raidissent et cicatrisent les poumons, entraînant une fibrose pulmonaire.
2. Que se passe-t-il en cas de fibrose pulmonaire?
Les poumons peuvent être comparés à un arbre. Le tronc (la trachée) se ramifie en branches tubulaires (bronches) et en branches de plus en plus fines (bronchioles). Comme les feuilles d’un arbre, d’innombrables petites alvéoles pendent à l’extrémité des branches. Elles sont entourées d’un réseau de capillaires (vaisseaux sanguins très fins).
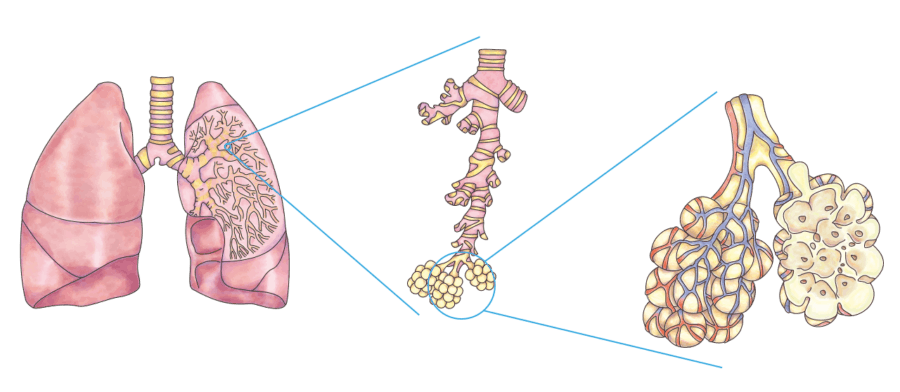
L’échange des gaz respiratoires entre les capillaires et les alvéoles s’opère par diffusion (pénétration). L’oxygène passe des alvéoles aux capillaires, tandis que le dioxyde de carbone effectue le chemin inverse.
En cas de fibrose pulmonaire, le tissu cicatriciel proliférant s’insère entre et dans les alvéoles. Cela augmente la distance de diffusion et rend l’échange gazeux plus difficile. Peu à peu, les alvéoles gravement touchées cessent de fonctionner, car le tissu cicatriciel est – dans les poumons comme partout dans l’organisme – un tissu de réparation inactif.
Plus les 300 millions d’alvéoles d’un poumon deviennent inopérantes, moins l’oxygène est absorbé; la «cicatrisation» des poumons entraîne un essoufflement et une carence en oxygène. Les poumons se rigidifient en outre peu à peu. Les personnes atteintes ont besoin de plus de force pour les remplir d’air; respirer devient un effort.
3. La fibrose pulmonaire et la MPI sont-elles la même chose?
Le vocabulaire utilisé est incohérent. Certains utilisent les deux termes comme synonymes, tandis que d’autres réservent le terme «fibrose pulmonaire» au stade final de la pneumopathie interstitielle.
4. Quelles formes de rhumatismes une MPI peut-elle accompagner?
Les collagénoses sont les maladies rhumatismales les plus souvent associées à une MPI. La problématique commune à ces deux pathologies est la cicatrisation. Parmi les collagénoses, le cas de la sclérose systémique est particulier. Environ 50% des personnes atteintes développent une MPI. Un nombre croissant d’indices suggèrent en outre que cette collagénose a également son point de départ dans les poumons. Les collagénoses suivantes peuvent s’accompagner d’une MPI:
- Sclérose systémique (sclérodermie) Lupus érythémateux disséminé
- Lupus érythémateux disséminé
- Dermatomyosite
- Polymyosite
- Syndrome de Sjögren
- Collagénose mixte (syndrome de Sharp)
Parmi les autres formes de rhumatismes inflammatoires, la spondylarthrite ankylosante s’accompagne occasionnellement – et la polyarthrite rhumatoïde (PR) plus fréquemment – d’une pneumopathie interstitielle. On parle alors d'une MPI-PR : maladie pulmonaire interstitielle (MPI) associée à la polyarthrite rhumatoïde (PR).
5. La MPI-PR est-elle fréquente?
Selon une méta-étude publiée en 2025, qui a évalué 33 études portant sur plus de 14 000 personnes atteintes de PR, environ 10% de toutes les personnes atteintes de PR en Europe développent des symptômes d’une MPI.
Certaines sources fixent des taux plus élevés. En principe, la fréquence dépend également de la méthode de détection diagnostique. Ainsi, la tomodensitométrie à haute résolution (HRCT) est beaucoup plus sensible que les autres méthodes d'examen. Elle permet de détecter des anomalies pulmonaires qui restent cachées sur les radiographies et qui n'entraînent jamais de symptômes dans la vie des personnes concernées.
6. Quels sont les symptômes de la MPI-PR?
La cicatrisation inflammatoire et fibreuse du tissu conjonctif pulmonaire peut passer inaperçue pendant longtemps, car de nombreuses personnes souffrant de PR se sentent de toute façon constamment épuisées et s’essoufflent rapidement à l’effort. En outre, l’essoufflement et la toux irritable peuvent également être attribués à d’autres causes. Les symptômes suivants peuvent indiquer la présence d’une MPI-PR:
- Respiration superficielle (les respirations profondes sont difficiles)
- Essoufflement lors d’un effort physique, comme monter des escaliers
- Toux sèche et irritante
- Baisse des capacités physiques
Important à savoir: Les problèmes articulaires et pulmonaires ne sont que vaguement liés. L’étendue de la cicatrisation pulmonaire ne présente aucune corrélation avec le degré d’activité de la PR ou l’ancienneté de la maladie.
7. Quelles sont les causes de la MPI-PR?
Comme l’indique le nom de la maladie (MPI-PR), la maladie secondaire (MPI) est ancrée dans la maladie primaire (PR). Il n’en est que plus logique de supposer un lien inflammatoire direct qui se propage aux poumons et «implique» cet organe dans la PR.
La théorie de la maladie primaire et secondaire est cependant plus ouverte. Elle n’implique pas de lien de causalité. En outre, l’atteinte d’un organe ou une maladie secondaire peut précéder de plusieurs années le trouble primaire. Enfin, des découvertes récentes situent les prémices possibles de la PR dans les poumons et remettent en question les notions de maladies «primaire» et «secondaire».
D’autres théories considèrent la PR accompagnée d'une MPI comme un effet secondaire de certains médicaments contre la PR et comme une conséquence des infections respiratoires, elles-mêmes imputables à la PR ou à l’immunodépression induite par le traitement de la PR. Les infections respiratoires les plus courantes sont la bronchite (inflammation des muqueuses de la trachée et des bronches) et la pneumonie alvéolaire (inflammation des alvéoles) ou interstitielle (inflammation du tissu conjonctif des poumons).
La MPI-PR peut être corrélée à différentes associations inflammatoires. Un système immunitaire déficient ou affaibli fait des poumons une porte d’entrée pour les virus, les bactéries et autres agents pathogènes, et les rend généralement sensibles aux stimuli nocifs tels que les rayonnements médicaux, les médicaments agressifs ou les substances étrangères comme les fibres d’amiante ou les poussières industrielles.
En fait, de nombreuses causes peuvent être à l’origine de ce que l’on sait du processus de cicatrisation des plaies: les fibroblastes migrent (phase d’inflammation), ferment provisoirement la plaie avec du collagène fin (phase de prolifération) et la cicatrisent avec du collagène résistant (phase de régénération). Dans le cas des pneumopathies interstitielles toutefois, les programmes inflammatoires tournent en boucle et la cicatrisation ne s’achève jamais. Les causes profondes de ce dérèglement sont encore inconnues.
8. Quels sont les facteurs de risque de la MPI-PR?
Le risque de pneumopathie interstitielle associée à la polyarthrite rhumatoïde est d’autant plus grand que la patiente ou le patient est âgé au moment du diagnostic de la PR. Les autres facteurs de risque connus sont la présence de nodules rhumatoïdes et de certains auto-anticorps (facteur rhumatoïde et anticorps anti-CCP). Les hommes sont en outre plus exposés que les femmes – de même que les personnes qui ont fumé.
9. Comment la MPI-PR se traite-t-elle?
En principe, les médicaments contre la PR inhibent les inflammations dans l’organisme. Pendant le traitement de la PR, les poumons sont de ce fait «co-traités», de sorte que les problèmes pulmonaires ne progressent jamais au point que la personne affectée présente des symptômes pulmonaires. Si toutefois ils apparaissent, il est difficile de dire si une immunosuppression trop forte ou trop faible en est la cause.
La mise en place d’un traitement médicamenteux spécifique pour la maladie pulmonaire interstitielle associée à la polyarthrite rhumatoïde est une décision médicale. La cortisone et divers immunosuppresseurs peuvent être utilisés. L’efficacité des traitements de la MPI-PR n’ayant toutefois pas fait l’objet d’études contrôlées, il n’existe pas de preuves tangibles de leur efficacité.
Une physiothérapie respiratoire peut en outre s’avérer utile. Elle vise à augmenter ou du moins à maintenir la capacité des poumons à produire un effort. Le programme comprend un entraînement d’endurance pulmonaire ainsi que des méthodes de relaxation et des exercices de pleine conscience visant, par exemple, à approfondir la respiration abdominale. Le thérapeute peut également proposer des activités de yoga et de Qi Gong, lesquels accordent traditionnellement une attention particulière au soin de la pratique respiratoire.
10. Dois-je accorder une attention particulière à mes poumons en cas de PR?

Avez-vous remarqué que vous vous essoufflez plus vite en montant des escaliers? C’est souvent le premier signe de la maladie pulmonaire interstitielle. Il n’y a pas lieu de paniquer, mais n’hésitez pas à signaler ces observations lors de la prochaine consultation médicale.
Il est également important pour la santé pulmonaire de ne pas s’exposer à l’air pollué et d’éviter le tabagisme passif. Sans parler du tabagisme actif, que vous devriez de toute façon abandonner si vous êtes atteint de PR.
Bien que la Ligue européenne contre le rhumatisme (EULAR) n’ait pas encore formulé de recommandations sur la manière de traiter les complications pulmonaires des maladies rhumatismales, certains spécialistes estiment toutefois qu’il est urgent d’agir et invitent les médecins à examiner les patientes et les patients atteints de PR afin de détecter les signes de maladie pulmonaire dès que le diagnostic est posé, puis de manière régulière.
Révision technique : Dr méd. Carmen-Marina Mihai
Auteur :
Patrick Frei, Ligue suisse contre le rhumatisme
Publication : 17 juin 2021
Dernière mise à jour : 6 mars 2025
Sources
Études (sélection)
Baillet A et al. Points to consider for reporting, screening for and preventing selected comorbidities in chronic inflammatory rheumatic diseases in daily practice: a EULAR initiative. Ann Rheum Dis. 2016 Jun;75(6):965-73. DOI: 10.1136/annrheumdis-2016-209233. Epub 2016 Mar 16. PMID: 26984008. Disponible sous ce lien.
Ewig S, Bollow M. Lungenmanifestationen bei adulten rheumatischen Erkrankungen. Z Rheumatol 80, 13–32 (2021). DOI: https://doi.org/10.1007/s00393-020-00946-5
Faverio P, Kalluri M, Luppi F, Ferrara G. RA-ILD: does more detailed radiological classification add something to our knowledge of this condition? J Thorac Dis. 2020;12(6):2993-2995. DOI: 10.21037/jtd.2020.03.111
Prasanna H, Inderjeeth CA, Nossent JC, Almutairi KB. The global
prevalence of interstitial lung disease in patients with rheumatoid
arthritis: a systematic review and meta-analysis. Rheumatol Int. 2025 Jan 18;45(2):34. DOI: 10.1007/s00296-025-05789-4
Raimundo K, Solomon JJ, Olson AL, Kong AM, Cole AL, Fischer A, Swigris JJ. Rheumatoid Arthritis–Interstitial Lung Disease in the United States: Prevalence, Incidence, and Healthcare Costs and Mortality. The Journal of Rheumatology April 2019, 46 (4) 360-369; DOI: https://doi.org/10.3899/jrheum.171315
Yunt ZX, Solomon JJ. Lung disease in rheumatoid arthritis. Rheum Dis Clin North Am. 2015;41(2):225-236. PMCID: PMC4415514
Livres, sites Web et vidéos
Adler, S.: Was macht «das Rheuma» in der Lunge?, conférence lors de la journée nationale du patient du 29.10.2015 à l’Inselspital de Berne. Disponible sur YouTube.
Aktiv leben mit Lungenfibrose: RA-ILD. Disponible sous ce lien.
European IPF Registry: Fibrosing lung diseases – Information for patients. Disponible sous ce lien.
Funke-Chambour, M.: Lunge und Autoimmunerkrankungen. Conférence lors de la journée nationale du patient du 29.10.2015 à l’Inselspital de Berne. Vidéo sur YouTube.
Galanski, M., Freischmidt, J. (Hrsg.): Handbuch diagnostische Radiologie: Thorax. 1re édition. Berlin, Heidelberg: Springer-Verlag; 2003.
National Rheumatoid Arthritis Society (UK): The effect of RA on the lungs. Disponible sous ce lien.
Ott, U., Epe, J.: Gesund durch Atmen. Ein Neurowissenschaftler erklärt die Heilkraft der bewussten Yoga-Atmung. Munich: O.W. Barth Verlag; 2018.
Mots-clés
- collagène
- collagénose
- essoufflement
- fibroblastes
- fumer
- immunosuppresseur
- inflammation
- oxygène
- respiration
- tissu conjonctif

